Farmakogenomika — czy geny decydują o reakcji na leki
Dwóch pacjentów, ta sama choroba, ta sama dawka tego samego leku — a efekty diametralnie różne. U jednego lek działa doskonale, u drugiego powoduje poważne działania niepożądane, u trzeciego nie przynosi żadnej ulgi. To nie przypadek ani zły los. Za tymi różnicami stoją geny.
Farmakogenomika to dziedzina, która bada, w jaki sposób warianty genetyczne człowieka wpływają na odpowiedź organizmu na leki. Łączy farmakologię z genomika, dostarczając narzędzi do przewidywania skuteczności terapii i ryzyka powikłań jeszcze przed podaniem pierwszej tabletki. W praktyce klinicznej zmienia zasady doboru leków — z modelu „jeden lek dla wszystkich” w kierunku medycyny spersonalizowanej.
—
Genetyka a leki — dlaczego nie ma dwóch takich samych pacjentów
Genom człowieka liczy ponad 3 miliardy par zasad. W obrębie populacji różnimy się między sobą w ok. 0,1% sekwencji DNA — to brzmi jak niewiele, ale daje dziesiątki milionów potencjalnych punktów zmienności. Część z nich, zwana polimorfizmami pojedynczego nukleotydu (SNP), leży w genach kodujących białka zaangażowane w transport, metabolizm i cele działania leków.

Geny enzymów metabolizujących leki są najlepiej poznaną grupą. Enzymy z rodziny cytochromu P450, szczególnie CYP2D6, CYP2C9 czy CYP2C19, odpowiadają za przemianę setek powszechnie stosowanych substancji — od leków przeciwdepresyjnych, przez beta-blokery, po leki przeciwbólowe. Warianty tych genów dzielą pacjentów na cztery podstawowe grupy: słabi metabolizatorzy (ang. poor metabolizers), pośredni, szybcy (extensive) i ultraszybcy (ultrarapid metabolizers).
Różnica między skrajnymi grupami jest kliniczne istotna. Ultraszybki metabolizator może rozkładać lek tak szybko, że stężenie terapeutyczne nigdy nie zostaje osiągnięte. Słaby metabolizator zaś gromadzi substancję lub aktywny metabolit do stężeń toksycznych nawet przy standardowej dawce. W obu przypadkach schemat dawkowania oparty wyłącznie na masie ciała i wieku może prowadzić do niepowodzenia terapeutycznego lub poważnych powikłań.
—
Metabolizm leków pod kontrolą genów — mechanizmy i enzymy
Zrozumienie mechanizmów, przez które geny wpływają na los leku w organizmie, wymaga spojrzenia na farmakologię od strony biochemicznej. Lek po podaniu przechodzi przez kilka etapów: wchłanianie, dystrybucję, metabolizm i wydalanie — znane pod akronimem ADME. Genetyka może modyfikować każdy z nich, choć największy wpływ dotyczy metabolizmu.
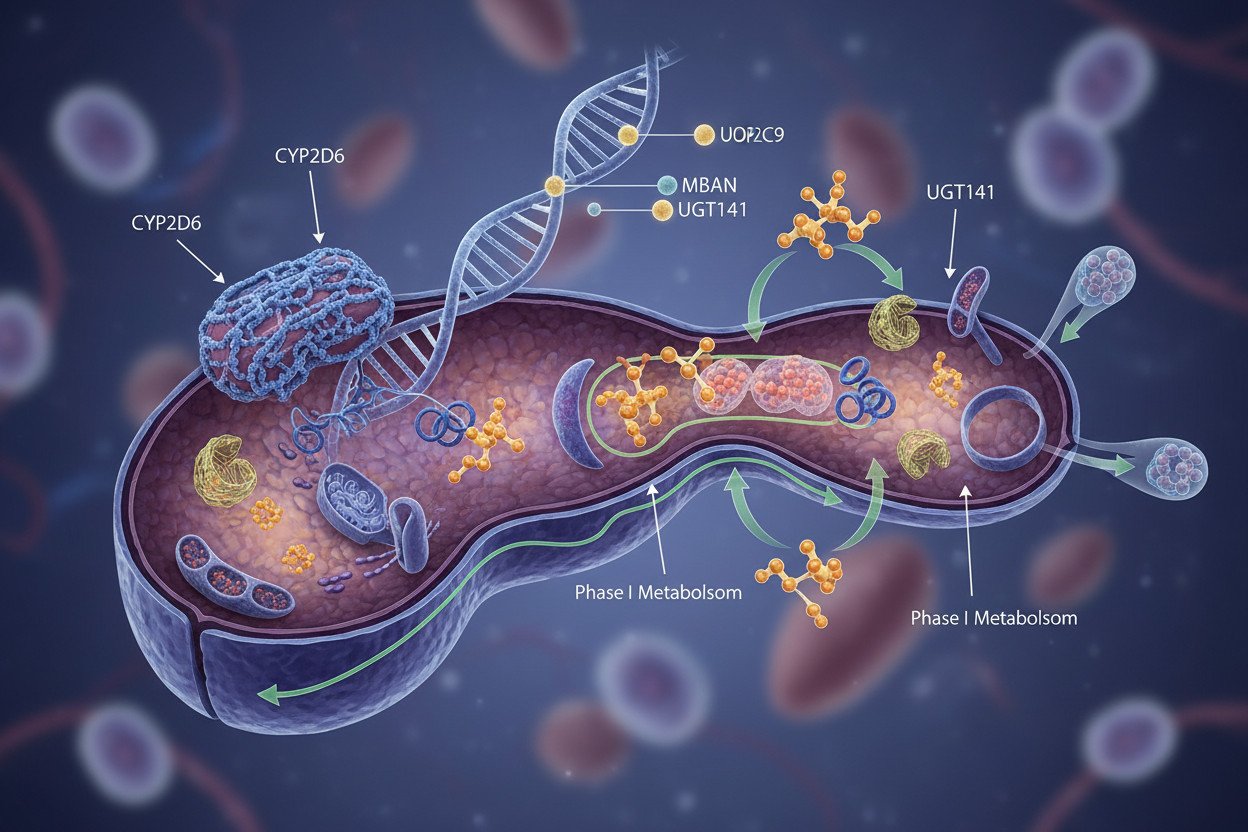
CYP2D6 — gen o największym znaczeniu klinicznym
CYP2D6 to jeden z najlepiej zbadanych przykładów w całej farmakogenomice. Ten enzym metabolizuje około 25% wszystkich leków stosowanych w praktyce klinicznej, w tym kodeinę, tamoksyfen, haloperidol, metoprolol czy wiele trójcyklicznych leków przeciwdepresyjnych.
Gen CYP2D6 wykazuje wyjątkową zmienność — opisano ponad 100 alleli. Pacjent będący ultraszybkim metabolizatorem CYP2D6, który otrzymuje kodeinę jako lek przeciwbólowy, może doświadczyć poważnej toksyczności opioidowej. Kodeina jest prolekiem — sama w sobie jest nieaktywna, a efekt analgetyczny wywiera dopiero po przekształceniu w morfinę przez CYP2D6. U osoby z dużą liczbą aktywnych kopii genu konwersja przebiega wyjątkowo szybko, prowadząc do gwałtownego wzrostu stężenia morfiny we krwi. Opisywano przypadki zgonów niemowląt karmionych mlekiem matek będących ultraszybkimi metabolizatorami, którym podano kodeinę po porodzie.
Warfaryna i geny CYP2C9 oraz VKORC1
Warfaryna, jeden z najstarszych leków przeciwzakrzepowych, to klasyczny przykład substancji o wąskim indeksie terapeutycznym, której dawkowanie zależy od wielu zmiennych. Geny CYP2C9 i VKORC1 odpowiadają łącznie za znaczną część zmienności w zapotrzebowaniu na ten lek między pacjentami.
CYP2C9 metabolizuje aktywny enancjomer warfaryny (S-warfarynę). Pacjenci z wariantami alleli CYP2C9\2 lub CYP2C9\3 mają obniżoną aktywność enzymu i potrzebują znacznie niższych dawek — niekiedy o 50-70% mniejszych niż osoby z wariantem dzikim. Drugi gen, VKORC1, koduje białko będące bezpośrednim celem działania warfaryny. Jego polimorfizmy wpływają na wrażliwość docelowego białka na lek. Połączenie informacji o obu genach pozwala z przyzwoitą dokładnością przewidzieć dawkę terapeutyczną, zanim pacjent trafi na oddział po pierwszym poważnym krwawieniu.
—
Test farmakogenetyczny — jak wygląda w praktyce klinicznej
Wiedza o genomie pacjenta jest bezużyteczna bez dostępnych narzędzi diagnostycznych. Test farmakogenetyczny to badanie genetyczne, które analizuje wybrane warianty DNA w genach związanych z metabolizmem lub działaniem leków. Materiałem do badania jest zazwyczaj krew żylna lub wymaz z jamy ustnej — próbka pobierana jednorazowo, bo DNA się nie zmienia.

Zakres badania zależy od celu klinicznego. Proste testy ukierunkowane mogą analizować kilka wariantów w jednym genie, np. CYP2D6 przed włączeniem tamoksyfenu u pacjentki z rakiem piersi. Szersze panele farmakogenomiczne obejmują dziesiątki genów i setki wariantów, dając obraz przydatny dla całej przyszłej farmakoterapii pacjenta. Wynik testu jest trwały — uzyskany raz, może towarzyszyć dokumentacji medycznej przez całe życie.
Interpretacja wyniku to jednak dopiero połowa drogi. Surowe dane genetyczne muszą zostać przełożone na zalecenia kliniczne. Pomocne są tu wytyczne takich instytucji jak CPIC (Clinical Pharmacogenomics Implementation Consortium) czy DPWG (Dutch Pharmacogenetics Working Group), które regularnie aktualizują rekomendacje dla par gen-lek. Na podstawie tych wytycznych farmaceuta lub lekarz może zaproponować:
- zmianę dawki przy zachowaniu tego samego leku
- zamianę na alternatywny preparat metabolizowany przez inny enzym
- zastosowanie zwiększonej częstotliwości monitorowania stężeń leku we krwi
- rezygnację z danej cząsteczki i wybór terapii o innym mechanizmie działania
Wynik testu nie zastępuje oceny klinicznej — bierze pod uwagę tylko czynniki genetyczne, pomijając stan wątroby, interakcje lekowe, wiek czy polipragmazję. To jeden z elementów układanki, nie gotowa odpowiedź.
—
Farmakogenomika w onkologii i psychiatrii — dwa obszary z największym potencjałem
Dwa obszary medycyny, w których farmakogenomika wywarła jak dotąd największy wpływ na praktykę kliniczną, to onkologia i psychiatria. Różnią się charakterem zastosowań, ale łączy je jeden mianownik — wysoka cena błędu przy doborze terapii.
Genetyczne markery odpowiedzi na leki w onkologii
W onkologii pojęcie farmakogenomiki rozszerzyło się poza germinalną (dziedziczną) genetykę pacjenta na somatyczne mutacje samego nowotworu. Mutacja KRAS w raku jelita grubego blokuje odpowiedź na cetuksymab i panitumumab — podanie tych kosztownych przeciwciał pacjentowi z mutacją KRAS jest nie tylko nieefektywne, ale naraża go na zbędne działania niepożądane. Badanie mutacji KRAS stało się obowiązkowym elementem kwalifikacji do tej terapii.
Innym przykładem jest niedrobnokomórkowy rak płuca z mutacją EGFR. Obecność aktywującej mutacji w eksonach 19 lub 21 predysponuje do wysokiej skuteczności inhibitorów kinazy tyrozynowej (gefitynib, erlotynib, osimertynib), podczas gdy brak mutacji oznacza, że te leki nie przyniosą korzyści klinicznych. Testowanie molekularne przed włączeniem terapii celowanej stało się standardem w nowoczesnej onkologii.
Psychiatria i dobór leków psychotropowych
Psychiatria borykała się przez dekady z empirycznym doborem leków metodą prób i błędów — zmiana schematu leczenia zajmuje tygodnie, a niepowodzenie terapeutyczne ma poważne skutki dla jakości życia pacjenta. Farmakogenomika oferuje tu realną wartość dodaną.
Większość leków przeciwdepresyjnych i przeciwpsychotycznych jest metabolizowana przez CYP2D6 lub CYP2C19. Pacjent będący słabym metabolizatorem CYP2D6, leczony standardową dawką nortryptyliny, może osiągać stężenia leku dwu- lub trzykrotnie przekraczające zakres terapeutyczny — co klinicznie objawia się m.in. zaburzeniami rytmu serca, nadmierną sedacją czy objawami antycholinergicznymi. Identyfikacja fenotypu metabolicznego przed leczeniem pozwala dostosować dawkę lub wybrać lek niezależny od CYP2D6.
Badania kliniczne wskazują, że zastosowanie testów farmakogenetycznych w psychiatrii wiąże się z wyższym odsetkiem remisji i mniejszą liczbą przerwań terapii w porównaniu z doborem standardowym — choć wyniki różnych badań są niejednorodne i środowisko naukowe nadal ocenia siłę tych dowodów.
—
Ograniczenia i wyzwania wdrożenia farmakogenomiki
Pomimo imponującego postępu naukowego, farmakogenomika w codziennej praktyce klinicznej wciąż napotyka bariery, których nie należy bagatelizować.
Genetyka wyjaśnia tylko część zmienności odpowiedzi na leki. Szacuje się, że dla warfaryny warianty genetyczne tłumaczą ok. 50-60% zmienności dawki — reszta to środowisko, styl życia, dieta, stan narządów i interakcje lekowe. Dla wielu leków udział czynnika genetycznego jest znacznie mniejszy. Wynik testu farmakogenetycznego to prawdopodobieństwo, nie pewność — decyzja kliniczna musi uwzględniać pełen kontekst pacjenta.
Kolejne wyzwanie to infrastruktura. Interpretacja wyników wymaga kompetencji, których nie zawsze mają lekarze pierwszego kontaktu. Integracja danych genetycznych z systemami elektronicznej dokumentacji medycznej i systemami wspomagania decyzji jest w Polsce i w wielu krajach europejskich nadal w powijakach. Efektywne wdrożenie farmakogenomiki wymaga nie tylko dostępu do testów, ale całej architektury: wykształconych specjalistów, zintegrowanych systemów IT i jasnych ścieżek refundacyjnych.
Aspekt etyczny jest równie złożony. Dane genetyczne są z natury trwałe i rodzinne — wynik badania jednej osoby może nieść implikacje dla jej dzieci, rodzeństwa, rodziców. Zagadnienia zgody, dostępu ubezpieczycieli do danych genetycznych i ochrony prywatności wymagają rozwiązań prawnych nadążających za tempem nauki.
Farmakogenomika nie jest panaceum. Jest precyzyjnym narzędziem — skutecznym tam, gdzie pary gen-lek są dobrze udokumentowane, a decyzja kliniczna rzeczywiście zależy od znajomości fenotypu metabolicznego pacjenta. W takich sytuacjach — a jest ich w praktyce coraz więcej — test farmakogenetyczny wykonany raz może oszczędzić pacjentowi lat prób i błędów, a w skrajnych przypadkach uratować życie.