Terapia genowa — nadzieja dla pacjentów z chorobami rzadkimi
Terapia genowa to jedna z najbardziej przełomowych gałęzi współczesnej medycyny — i jednocześnie dziedzina, która przez dekady pozostawała domeną eksperymentów laboratoryjnych, zanim trafiła do klinik. Dziś, w 2024 roku, mamy już kilkadziesiąt zatwierdzonych preparatów genowych na świecie, a liczba toczących się badań klinicznych liczona jest w setkach. Dla pacjentów z chorobami rzadkimi, często skazanych wcześniej na leczenie wyłącznie objawowe, oznacza to realną szansę na zatrzymanie choroby — lub nawet jej wyleczenie.
Żeby zrozumieć, dlaczego właśnie choroby rzadkie stały się pierwszym polem bitwy dla terapii genowej, trzeba przyjrzeć się mechanizmom i realiom klinicznym tej grupy schorzeń.
Jak działa terapia genowa w leczeniu chorób genetycznych
Większość chorób rzadkich to schorzenia monogeniczne — wywołane mutacją w jednym konkretnym genie. To sprawia, że są wyjątkowo dobrymi kandydatami do leczenia genetycznego: znamy przyczynę, wiemy, co naprawić, i możemy zaprojektować terapię celowaną z chirurgiczną precyzją.
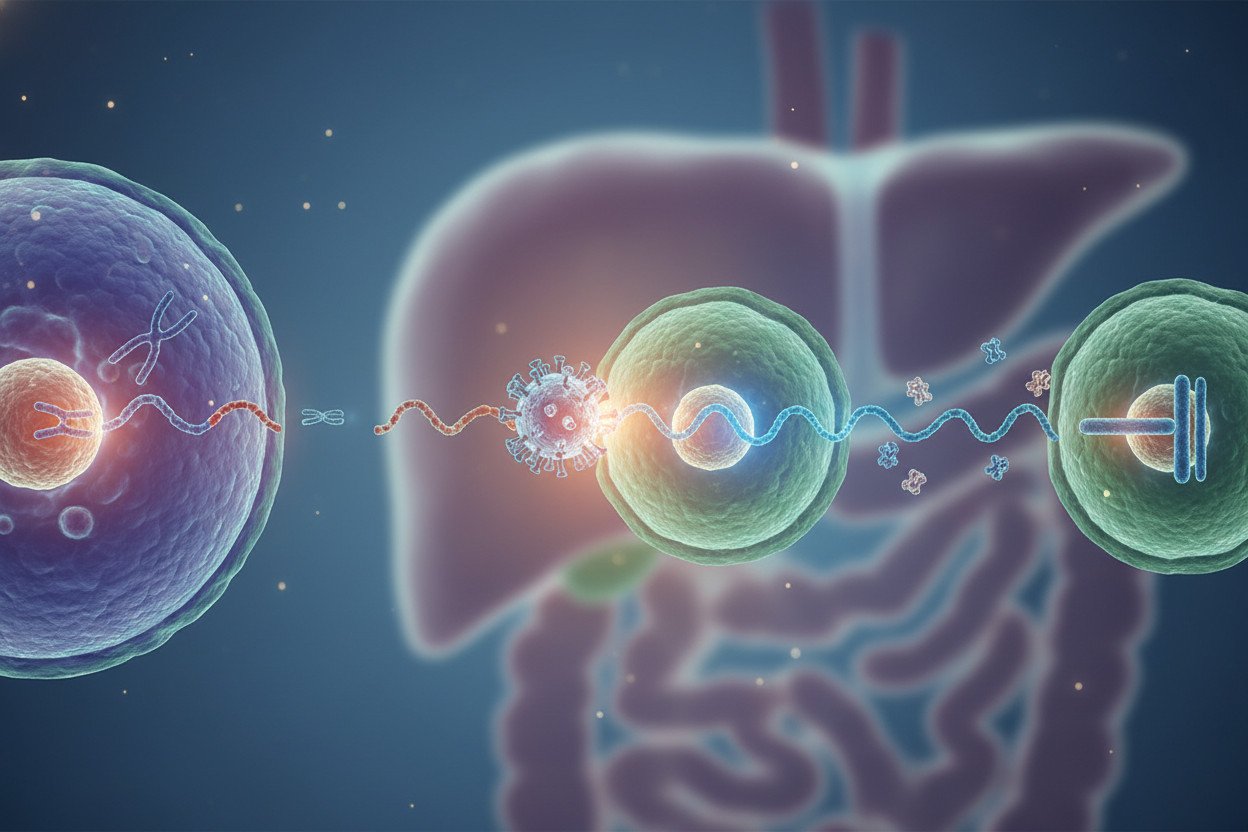
Mechanizm działania terapii genowej opiera się na dostarczeniu prawidłowej kopii genu do komórek pacjenta lub na wyciszeniu lub korekcji wadliwej sekwencji DNA. W praktyce stosujemy trzy główne podejścia:
- Terapia addytywna — wprowadzamy sprawną kopię genu za pomocą wektora wirusowego (najczęściej wirusa AAV), nie usuwając zmutowanej sekwencji. To rozwiązanie sprawdza się tam, gdzie sama obecność funkcjonalnego białka wystarczy do przywrócenia prawidłowego metabolizmu.
- Wyciszanie genów — za pomocą RNA interference lub antysensownych oligonukleotydów blokujemy ekspresję wadliwego genu produkującego toksyczne białko, jak w przypadku niektórych postaci amyloidozy.
- Edycja genomu — narzędzia takie jak CRISPR-Cas9 precyzyjnie wycinają, zastępują lub naprawiają konkretny fragment DNA bezpośrednio w komórkach pacjenta.
Wektory wirusowe to nadal dominujące narzędzie dostarczania materiału genetycznego. Wirusy AAV (adenoasociated viruses) cechuje stosunkowo niska immunogenność i zdolność do transdukcji komórek nienamnażających się — takich jak neurony czy kardiomiocyty. Czas utrzymywania się efektu terapeutycznego to zazwyczaj kilka lat, choć w przypadku niektórych preparatów obserwujemy skuteczność przekraczającą dekadę.
CRISPR jako narzędzie precyzyjnej edycji genomu
CRISPR-Cas9 pojawił się jako narzędzie badawcze w 2012 roku, a już w 2023 roku doczekał się pierwszego zatwierdzonego zastosowania klinicznego — terapii Casgevy w niedokrwistości sierpowatokrwinkowej i beta-talasemii. To rekordowo krótki czas od odkrycia do rejestracji jak na standardy farmaceutyczne.
Mechanizm jest elegancki: cząsteczka RNA przewodnikowego (sgRNA) naprowadza enzym Cas9 na konkretną sekwencję DNA, gdzie białko przecina obie nici helisy. Komórka naprawia pęknięcie, a my możemy z góry zaprojektować, jak ta naprawa przebiegnie — usuwając fragment genu, wstawiając nowy lub korygując punkt mutacji. Precyzja edycji wynosi teoretycznie jedną parę zasad wśród trzech miliardów par tworzących ludzki genom.
W praktyce klinicznej CRISPR stosujemy głównie ex vivo — pobieramy komórki pacjenta (np. macierzyste komórki krwiotwórcze), edytujemy je w warunkach laboratoryjnych i podajemy z powrotem. Podejście in vivo, gdzie narzędzie trafia bezpośrednio do organizmu, wciąż jest w fazie intensywnych badań — pierwsze wyniki dla transtyretynowej amyloidozy rodzinnej są jednak obiecujące.
Case study: terapia genowa w rdzeniowym zaniku mięśni
Rdzeniowy zanik mięśni (SMA) to choroba rzadka spowodowana mutacją w genie SMN1, prowadząca do degeneracji neuronów ruchowych. Bez leczenia najcięższa postać — SMA typ 1 — kończy się śmiercią lub wentylacją mechaniczną przed ukończeniem drugiego roku życia przez niemal wszystkie dzieci.

W 2019 roku FDA zatwierdziło onasemnogen abeparwowek (Zolgensma) — terapię opartą na wektorze AAV9, dostarczającą funkcjonalną kopię genu SMN1 bezpośrednio do neuronów ruchowych. Wyniki badań klinicznych były spektakularne: dzieci, u których bez leczenia rokowanie było niepomyślne, po podaniu terapii osiągały kamienie milowe rozwoju ruchowego — samodzielnie siadały, a część chodziła. W grupie leczonej we wczesnym stadium choroby 91% pacjentów przeżyło do 24. miesiąca życia bez konieczności stałej wentylacji, podczas gdy w grupie historycznej odsetek ten był dramatycznie niższy.
Cena terapii — pierwotnie ponad 2 miliony dolarów za jedną dawkę — wywołała globalną dyskusję o dostępności leków genowych. To jednorazowa iniekcja, która ma zastąpić lata kosztownej terapii objawowej, jednak bariera finansowa pozostaje realnym problemem dla systemów ochrony zdrowia.
Wyniki długoterminowe i ograniczenia terapii SMA
Obserwacje pacjentów leczonych Zolgesma obejmują dziś już ponad pięć lat i potwierdzają trwałość efektu terapeutycznego u większości z nich. Ekspresja transgenu utrzymuje się na poziomie zapewniającym funkcję ruchową, choć obserwujemy naturalne obniżanie się jej z wiekiem.
Terapia ma jednak ograniczenia, o których uczciwie informujemy: skuteczność jest największa, gdy leczenie rozpoczyna się przed pojawieniem się objawów klinicznych — najlepiej w ciągu pierwszych tygodni życia, w ramach badań przesiewowych noworodków. U pacjentów z zaawansowaną utratą neuronów ruchowych terapia zatrzymuje postęp choroby, ale nie odtworzy zniszczonych komórek nerwowych. Jednorazowe podanie wyklucza też powtórzenie terapii z uwagi na przeciwciała neutralizujące wobec wektora AAV.
Choroby rzadkie jako priorytet w badaniach nad leczeniem genetycznym
W Europie za chorobę rzadką uznajemy schorzenie dotykające mniej niż 5 na 10 000 osób. Brzmi jak margines — ale łącznie chorób rzadkich opisano ponad 7 000, a dotykają one od 6 do 8% populacji, czyli kilkaset milionów ludzi na świecie. Około 80% z nich ma podłoże genetyczne.

Dla przemysłu farmaceutycznego choroby rzadkie długo były nieatrakcyjne komercyjnie — małe grupy pacjentów, niszowe rynki, trudne badania kliniczne. Sytuacja zmieniła się po wprowadzeniu regulacji dotyczących leków sierocych (orphan drugs) w USA w 1983 roku i w Europie w 2000 roku, które oferują przedłużoną wyłączność rynkową i ulgi podatkowe dla producentów. Dziś leki sieroce stanowią jedną z najszybciej rosnących kategorii w farmaceutyce.
Terapia genowa szczególnie dobrze wpisuje się w profil chorób rzadkich z kilku powodów:
- Monogeniczne przyczyny oznaczają jeden, dobrze zdefiniowany cel terapeutyczny
- Mała populacja pacjentów upraszcza projektowanie i rekrutację do badań klinicznych
- Brak alternatywnych skutecznych terapii obniża poprzeczkę porównawczą w badaniach rejestracyjnych
- Wysoka gotowość pacjentów i rodzin do udziału w próbach klinicznych, nawet przy niepełnych danych bezpieczeństwa
Regulatorzy w EMA i FDA stworzyli przyspieszone ścieżki rejestracyjne (Breakthrough Therapy Designation, PRIME) właśnie dla terapii w obszarze chorób rzadkich, co skraca czas od pierwszych badań do pacjenta nawet o kilka lat.
Wyzwania i perspektywy terapii celowanej w chorobach genetycznych
Entuzjazm wokół terapii genowej musi iść w parze z trzeźwą oceną wyzwań, przed którymi stoimy. Immunogenność wektorów wirusowych to jeden z nich — organizm może reagować odpowiedzią immunologiczną na kapsyd wirusa AAV, co w skrajnych przypadkach prowadziło do ciężkich działań niepożądanych w badaniach klinicznych. Protokoły immunosupresji ograniczają to ryzyko, ale go nie eliminują.
Trwałość efektu terapeutycznego zależy od tego, czy transgen integruje się z genomem komórki (ryzyko mutagenezy insercyjnej) czy pozostaje w postaci epizomowej (stabilna, ale tracona podczas podziałów komórkowych). Dla tkanek nienamnażających się to nie problem — ale już dla dzieci rosnących oznacza potencjalną konieczność powtórzenia terapii.
Dostępność i cena to bariery systemowe. Pierwsze zatwierdzone terapie genowe kosztują od kilkuset tysięcy do ponad dwóch milionów euro za jednorazowe leczenie. Systemy refundacyjne w Polsce i w wielu krajach europejskich wciąż wypracowują modele płatności — wśród dyskutowanych rozwiązań są płatności ratalne uzależnione od utrzymania efektu terapeutycznego (tzw. outcome-based contracts).
Co przyniosą kolejne lata badań nad terapią genową
Kierunki, które w ciągu najbliższych pięciu do dziesięciu lat mogą zmienić obraz kliniczny, to przede wszystkim terapia in vivo z CRISPR, która pozwoli ominąć etap ex vivo i leczyć tkanki trudno dostępne. Równolegle rozwijają się metody dostarczania oparte na nanocząsteczkach lipidowych (LNP) — bez wirusów, co eliminuje ryzyko immunizacji i potencjalnie obniża koszty produkcji.
Edycja epigenomowa, czyli modyfikowanie ekspresji genów bez zmiany sekwencji DNA, otwiera możliwości leczenia chorób, gdzie mutacja jest trudna do korekcji bezpośredniej. Pierwsze terapie oparte na aktywacji lub wyciszaniu konkretnych genów bez edycji sekwencji wchodzą właśnie w fazę badań I/II.
Równie istotny jest postęp w diagnostyce genetycznej — sekwencjonowanie całego genomu staje się procedurą rutynową, co oznacza wcześniejszą identyfikację pacjentów kwalifikujących się do terapii genowej, zanim choroba zdąży wywołać nieodwracalne uszkodzenia. Połączenie precyzyjnej diagnostyki z terapią celowaną, podaną we właściwym oknie terapeutycznym, to scenariusz, który realnie zmienia rokowanie dla pacjentów z chorobami rzadkimi — nie w odległej przyszłości, lecz już teraz, w aktualnie toczących się badaniach klinicznych.